簡介
“皮膚”是人體最大的器官,不論臉部、軀幹、手腳、頭皮、甲床或口腔都有可能產生皮膚癌。根據國民健康署 111 年公佈的 108 年資料,皮膚癌雖然在國人癌症死亡率十大排行榜僅佔第八位,但在發生率上升最快的五大癌症之中,值得國人注意。本院在 105 年成立皮膚癌及黑色素瘤多科照護團隊,每月由整形外科與皮膚科及放射、病理、護理等相關成員定期研討病例治療與追蹤的成效,並根據最新之美國 NCCN 臨床準則以實證醫學原則討論並更新本院治療共識,以提昇照護品質。
流行病學
衛福部在100年皮膚癌個案數為2,985人,發生率在男性排行第八位、女性排行第十位。102 年的發生率,女性則攀升到第八名。發生率攀升的原因,主要因為篩檢進步、早期偵測所致。國人的皮膚癌發生率雖然比白人少,但在美國的統計資料中,東方人皮膚癌的預後較差、也伴隨更多併發症,本團隊仍呼籲早期發現早期治療的重要。
臨床症狀
皮膚癌的表現可以是多變化的,皮膚癌初期,往往不痛不癢讓人忽視它的存在,但是如果不加以理會,很可能造成惡化。當皮膚長出不明的腫塊、原有的痣突然顏色改變或變大、開始流血、或出現長久不癒合的傷口,都是該尋求醫師協助診斷的時候了。大部分的皮膚癌都發生在臉部、頸部、前臂和手背等暴露於陽光的部位,紫外線造成皮膚的傷害被認為是造成皮膚癌的基本因素。根據本科的歷年來病患的統計,大部份的皮膚癌發生在頭頸部,以基底細胞癌為最常見的皮膚癌種類。另外過去曾有嚴重曬傷經驗、燙傷留下的疤痕、暴露在放射線下和長期接觸焦煤和砷、或家族史有皮膚癌,都是皮膚癌的危險群。
診斷方法
皮膚癌的診斷以皮膚切片為主,一般是只需要局部麻醉下就可以進行的門診手術,在半個小時內就可以完成。目前先進國家雖致力發展非侵襲性 (不開刀) 的方式來診斷皮膚癌及的深度和範圍,包括利用超音波、皮膚鏡檢、光學斷層掃描、共軛焦顯微鏡、光動力診斷技術,但到目前為止還都只是輔助診斷的工具,期望未來能有更新的突破。
分類
皮膚癌的種類繁多,僅介紹最常見的三種細胞類型。國人發生比率依序是基底癌約 50%、鱗狀細胞癌約 25%、而預後差的黑色素細胞癌僅佔 4~7%,所以請患者不要聞癌色變;
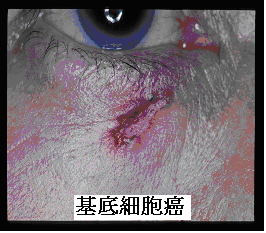
1.基底細胞癌(BCC)
為最常見的皮膚惡性腫瘤,通常看起來表皮周圍光亮凸出、呈現膚色伴隨有微血管擴張的小腫塊,中間偶爾有潰瘍傷口,70%到90%發生在臉部等陽光照射到的地方,雖然基底細胞癌一般比較不會轉移,但往往容易影響外觀、並且若未能及早發現,可能侵犯局部神經或造成局部組織的破壞。
2.鱗狀細胞癌(SCC)
為亞洲人第二常見的皮膚惡性腫瘤。外觀上多半為突出的屑狀角化腫瘤或潰瘍,容易發生在陽光長期照射之處,如耳朵、臉部、唇和嘴部,有時會發生在腿或腹壁等受到慢性傷害或輻射的部位。鱗狀細胞癌通常會發展成大而蕈樣狀的腫塊,而且可能經由淋巴腺散播出去,造成淋巴結腫大,更可能轉移到其他內臟(如:肺部、肝臟、大腦或骨骼)。

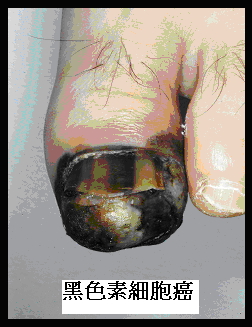
3.黑色素細胞癌(melanoma)
為亞洲人第三常見的皮膚惡性腫瘤,發生率約十萬分之一,惡性度最高,容易轉移,致死率很高。黑色素細胞癌在亞洲人常出現在肢端如手指腳趾、手掌腳掌、趾甲等處,也可以出現在身體任何一處,包括臉部及黏膜。根據統計,有色人種的黑色素細胞癌最常發生的部位是腳掌,並伴隨有較差的預後。臨床上,可能以墨黑色或色澤不均的斑塊出現,也可能呈現凸起的腫塊,必須和良性色素性細胞痣或母斑加以辨別。
如何區分良性的痣和惡性的黑色素細胞癌呢?
可以依循下列準則(ABCDE),定期自我檢查:
A(Asymmetry):痣的外觀是否出現不對稱性
B(Border):邊緣是否呈現不規則或模糊不清的現象
C(Color):色調上是否呈現不均勻、深淺不一
D(Diameter):大小是否超過六公釐以上或有變大的情形
E(Elevation):表面是否有不規則的隆起現象
有上述這幾種情形,應請醫師作進一步的確認或及早接受皮膚切片檢查
常見轉移部位
基底細胞癌和鱗狀細胞癌以局部侵犯深層組織為主,比較常見轉移到淋巴節和肺等。
黑色素細胞癌可以轉移到任何器官,除了可以轉移到他處的皮膚、皮下組織以及淋巴節外,最常轉移的器官是肺臟、肝臟、腦部、骨骼、腸道等等。
治療
皮膚癌侵犯的部位深度和惡性度都決定不同的治療方式,例如黑色素細胞癌由於惡性度較高,手術切除的範圍往往比其他兩者大,另外早期的皮膚癌治療效果較佳。治療方式包括外科手術切除、放射療法、電燒刮除、冷凍療法、局部化學療法、光動力治療、生物治療(免疫治療)等等。如果侵犯的深度較深或是已經轉移,往往需要一個治療團隊包括整形外科、皮膚科,放射腫瘤科或血液腫瘤科的醫師為患者個適當的治療計畫。
手術與重建
皮膚癌在黃種人的發生率與盛行率相較於白種人雖然低了許多。但是,皮膚癌的最大主因是紫外線,在地球環境惡化的今日,皮膚癌的發生率在台灣也是日益升高。皮膚癌好發於裸露部位,如頭頸部及四肢,也見於口腔粘膜、唇、舌、外陰等部位。皮膚癌的種類與表現多樣,主要診斷仍需靠病理切片檢查。在治療方面,外科手術為治療皮膚癌的主要方法。
皮膚是人體中表淺的器官,相較於其他的癌症更容易自我早期發現與早期治療。對於早期的皮膚癌,無癌細胞足夠的邊緣病灶切除手術,往往即可達到治癒的成果。但是因為皮膚癌的發生多在身體的裸露部位,此時由整形外科醫師執行手術,更能在治療皮膚癌疾病本身之外,避免遺留美觀的缺陷與四肢功能性的障礙。
對於惡性度高,病灶過大,或晚期的皮膚癌。往往需要廣泛性的切除,或是淋巴節的廓清手術。而造成皮膚器官與軟組織大量的缺損,無法直接縫合,而需要整形重建手術。包括:植皮、局部皮瓣、游離皮瓣等。
預後
腫瘤本身的大小、侵犯的部位、深度、病理特性及患者本身的免疫力,都是決定預後的重要因素。一般說來,基底細胞癌及鱗狀細胞癌的預後較佳,但是由於曾經長過基底細胞癌的病人,有36%~50%會再長出第二個基底細胞癌,因此需定期門診追蹤。台灣人罹黑色素細胞癌的預後比起白種人差,主因是由於好發東方人的肢端型黑色素細胞癌比較惡性,另外延遲診斷導致延遲治療都是造成預後差的原因。
總結
東方人發生皮膚癌的機率比起白種人低,但是伴隨較高的後遺症和死亡率。台灣曾有民眾把皮膚癌誤當成”痣”處理的案例, 自行前往非醫療單位”點痣” (以強酸腐蝕表面),表面上黑色素變淡了,但是癌細胞還是存在於皮膚,造成皮膚癌的延誤診斷的憾事。
平常注意防曬,定期自我皮膚檢查,是皮膚最基礎的保養方法。如果發現皮膚上有不尋常的腫瘤、潰瘍或痣的顏色、形狀突然改變、容易流血或傷口不易癒合等,都應該尋求醫師診治。多數的皮膚癌化過程相當緩慢,加上外表容易觀察,若能有所警覺,及早發現可以及早治療。若民眾有疑似病灶,應盡早至整形外科或皮膚科做進一步的檢查。